本次会议是由中关村益心医学工程研究院主伴的“2026共识领航·精彩无疆”系列巡讲中关于“激光角膜屈光手术围手术期用药”与“屈光手术相关调节异常处理”的学术研讨会。会议旨在通过解读2024版专家共识,并结合临床实际案例,深入探讨屈光术后视疲劳的成因、用药策略及高危因素管理,以提升手术质量与患者满意度。



讲题一:2024版屈光手术围手术期用药专家共识解读
讲者为北京同仁医院张青蔚教授,讲述内容如下:
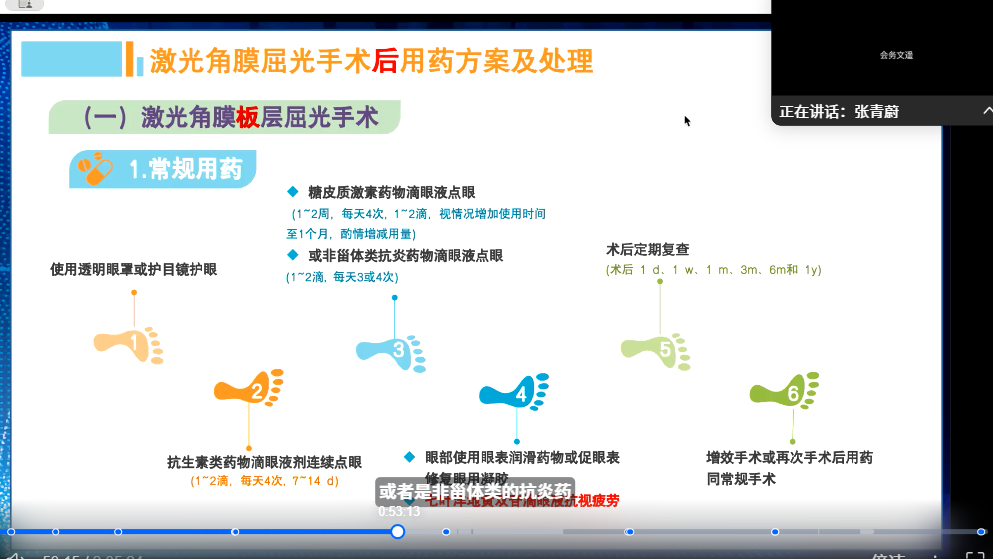
(一)围手术期用药方案与目标

(二)抗疲劳药物的药理机制与临床应用

针对以上分享,张钰、李海丽、张华、牛广增四名专家进行了对于视疲劳用药疗程的讨论,核心观念如下:
张钰主任:术后早期过矫易致视疲劳,七叶洋地黄双苷滴眼液多从术后一周启用,时长依患者主诉、用眼强度等灵活调整,无固定标准。
李海丽主任:视疲劳因人而异,年轻人适应性强、症状持续时间短。术后早期需规范抗炎抗感染,用药结合年龄、用眼程度等个体化选择。
张华主任:视疲劳用药无固定时长,以患者恢复为核心。术前预判高危人群,术后动态监测症状,采取阶梯减量停药,同时强调用眼习惯管控。
牛广增主任:视疲劳非术后专有症状,用药多从术后一周开始。时长结合年龄、职业、用眼频率等确定,呼吁未来形成相关专家共识。

讲题二:屈光手术后围手术期调节异常的处理
讲者为中国人民解放军总院的许薇薇,分享内容如下:
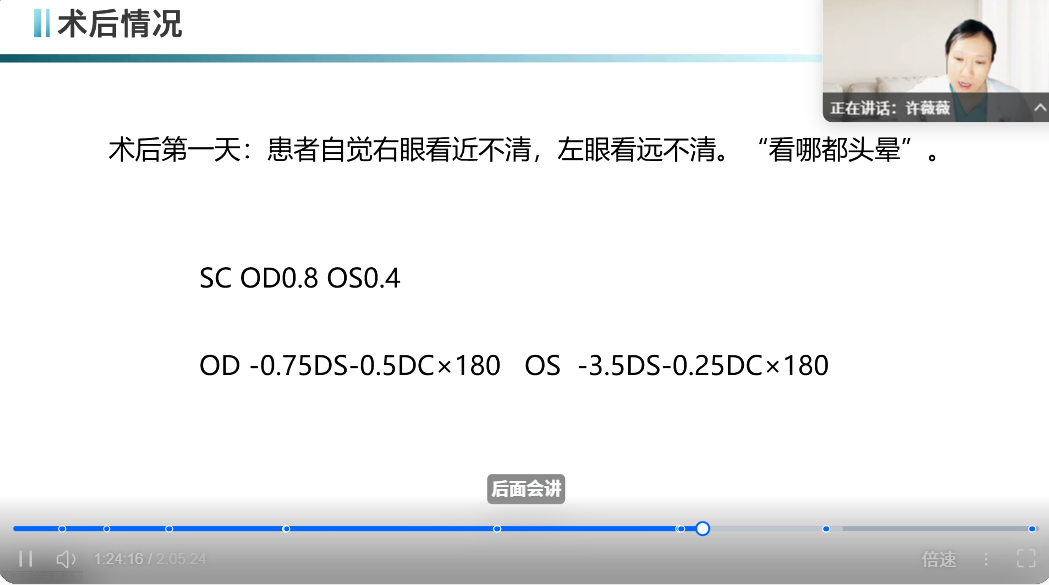
(一)调节异常的成因与高危人群案例分享:
生理机制改变:术后角膜曲率改变导致调节需求增加,同时手术对角膜神经的损伤会引起角膜知觉减退和反射性泪液分泌减少,加剧视疲劳。
(二)个性化用药与视觉训练方案
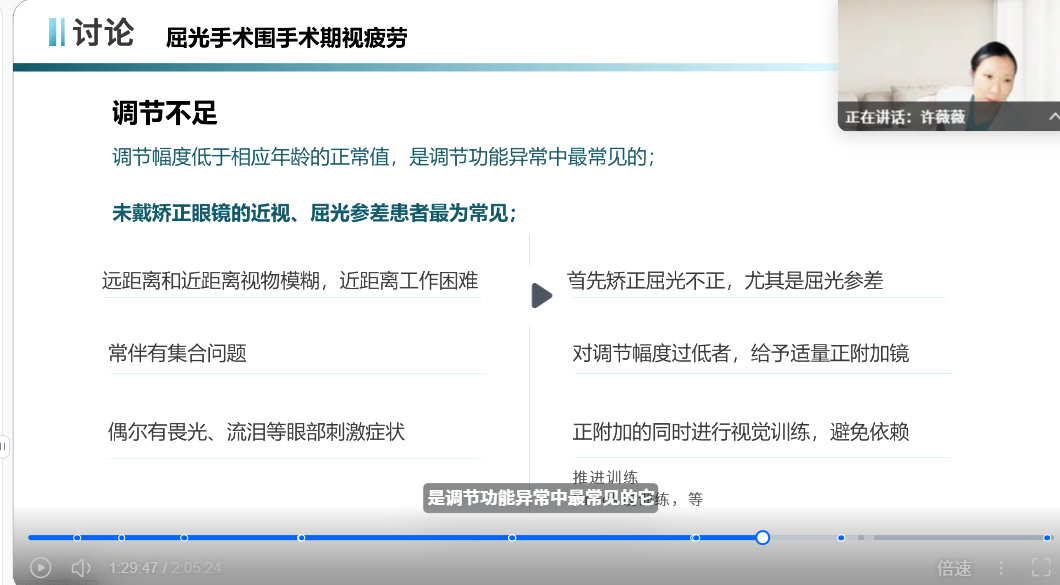 (
(
三)医患沟通与手术方案设计的风险管理
1)术前沟通的重要性
2)手术方案设计的风险规避

针对以上分享,李世洋、周继红、申华、申景然四名专家进行了对于屈光术后调节异常高危人群的讨论。
李世洋主任:激光手术本身、患者年龄增长及用眼习惯改变是术后调节异常的主因。强调术前充分沟通,术后一周起可用七叶洋地黄双苷滴眼液缓解症状。
周继红主任:术后调节异常需综合管理,强调20-20-20用眼法则,结合药物(如施图伦)与反转拍训练,尤其重视40岁以上患者术前沟通与预期管理。
申华主任:单眼手术需术前充分告知对眼视力可能下降,避免因沟通不足引发纠纷,强调术前沟通对预防术后麻烦的重要性。
申景然主任:调节异常涉及多人群,术后需关注患者用眼状态。术前应预知风险,术后结合药物与简单功能锻炼,缓解患者焦虑。
本次会议聚焦于以下几个关键领域:围手术期用药:深入探讨了术后用药方案对视觉恢复和并发症预防的重要性。视疲劳管理:分析了术后视疲劳的成因,特别是与调节功能异常相关的因素,并提出了相应的管理策略。屈光术后调节异常:重点讨论了术后调节功能紊乱的多种影响因素,包括术前术后屈光状态、用眼习惯、年龄等,及其对患者长期视觉质量和满意度的影响。
在总结中,大会主席周跃华教授特别强调了以下几点,为临床实践提供了重要指导:
随着“2026共识领航”学术会议的结束,对屈光手术围手术期的管理有了更为系统和深刻的认识。这些宝贵的知识和经验将转化为更优质的临床服务,造福广大患者。